오늘은 ACLS 알고리즘 중에서 non-shockable rhythm에 대해서 분석해보는 시간을 가질 것이다.
① non- shockable rhythm의 경우
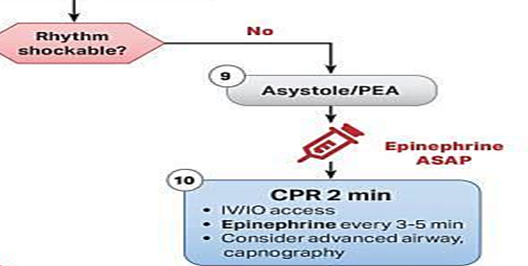
non-shockable rhytmn의 경우에는 Asystole과 PEA가 있다.
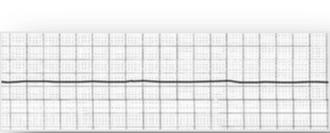
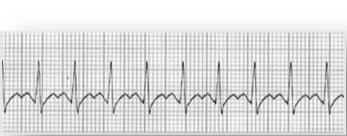
지난 글에서 공부했던 shockable 리듬은 심장의 전도 장애로 인한 심실성 부정맥으로 제세동(전기충격)으로 치료 가 가능했다. 그러니 빠르고 정확한 제세동이 필수였다. 하지만 non-shockable 리듬은 심장 전도 장애로 인한 부정맥이 아니다. 그러니 제세동에도 반응하지 않는다.
심정지 리듬은 가역적 원인에 의해서 발생한다(6H & 5T)
가역적이라는 것은 원인을 찾아서 해결하면 다시 돌아온다는 뜻이다.
<6H & 5T>, 원인과 해결법
•Hypovolemia – 수액 보충
•Hypoxia – 산소 보충
•Hydrogen(acidosis) – 원인 교정/ 중탄산염 보충
•Hypo/Hyperkalemia – 전해질 불균형 교정
•Hypoglycemia – 혈당체크/혈당 보충
•Hypothermia – wamer기 이용하여 체온조절
•Toxin – 중독 치료 및 해독제 투여
•Tamponade – 심장 천자
•Tension pneumothorax – chest tube 삽입, 흉강천자
•Thrombosis(MI or PTE) – PCI, 원인 교정
•Trauma – 외과적 치료
많은 사람들이 심정지에서 CPR 자체를 심정지의 치료라고 생각하지만 CPR 자체는 심정지의 치료가 아니다. CPR은 심정지 리듬의 원인을 규명하기 위한 시간 벌기 목적으로 시행되는 것이다.

지난 시간에도 말했듯이 non-shockable 리듬과 shockable 리듬의 가장 큰 차이는
첫째. non-shockable 리듬에서는 제세동을 하지 않는다.
둘째. non-shockable 리듬에서는 에피네프린을 ASAP으로 1mg q3~5분 간격 투약한다.
Non-shockable 리듬에서 에피네프린을 가능한 빠른 시기에 투여하도록 하는 것은 권고 등급 I, 근거 수준 B-R의 고품질의 증거를 바탕으로 하는 환자에게 위해보다 이득이 훨씬 높은 recommendation이다.
또 CPR을 2분간 시행하면 되며 shockable 리듬과 마찬가지로 필요시 intubation & ETCO2 모니터링을 고려한다.
Q. ACLS 알고리즘에서 ETCO2는 도대체 왜 보라고 하는 것일까?
A. ETCO2는 호기 말 이산화탄소 분압을 뜻한다. 숨을 뱉을 때 나오는 이산화탄소 분압을 측정하는 것이다.
ETCO2를 모니터링하면 두 가지 장점이 있다.
Intubation 시행 후 지속적인 이산화탄소 분압 그래프가 보이면 E-tube가 기도내에 있다고 판단하는데 도움이 된다. CO2는 당연히 위장이 아니라 폐에서 나온다. E-tube가 식도로 잘못 들어가 있으면 처음에는 잠시 그래프가 그려지더라도 이내 사라진다. E-tube가 기도에 제대로 위치해있으면 지속적인 capnography가 관찰된다.
두 번째는 Compression의 quality 평가에도 사용된다. 사실 이 문장은 쉽게 바로 이해되지는 않을 것이다.
한번 천천히 설명해보겠다. 심정지라는 상황 자체를 생각해보자. 심정지는 심각한 쇼크상태이다. circulation이 일어나는 상황도 아니고, 대사작용도 일어나지 않는다. 만약에 심정지가 일어난 환자에게 CPR을 시행하지 않고 그대로 내버려 둔 채 ETCO2를 측정하면? ETCO2는 0에 가까운 숫자가 나올 것이다. 하지만 우리가 열심히 compression을 해주면 조금일지라도 circulation이 생기고 체순환, 폐순환이 일어나며 결국엔 CO2가 lung에서 배출되는 것이다. 즉 ETCO2는 cardiac output을 짐작할 수 있게하고 그렇기 때문에 compression quality 평가에 사용되는 것이다.
AHA에서는 적어도 ETCO2가 10-20 mmHg 정도는 유지되게 compression 해야 한다고 권고하고 있다.
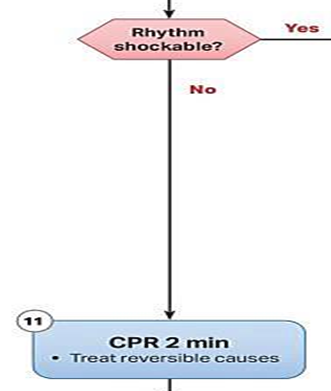
그리고 2분 후 리듬 확인을 했는데 non-shokable리듬이 계속 반복된다면?
3분마다 에피네프린 1mg IV, 그리고 2분마다 CPR 지속을 반복하면 된다.
하지만 shockable 리듬으로 변화한다면?
shockable 리듬이므로 재빠르게 제세동을 실시한 후 shockable 리듬 알고리즘을 따라가면 되는 것이다.
② ROSC 판단기준
자 그럼 우리는 도대체 언제까지 CPR을 시행해야 하는 것일까? 두 가지 경우가 있다.
첫째. CPR 한지 30분 ~ 1시간이 경과되고 소생 가능성이 없다고 판단되면 보호자의 동의하에 CPR을 stop 한다.
둘째. ROSC가 된 경우
ROSC란? Return of spontaneous circulation, 자발순환회복을 뜻한다.
즉 멈춰있던 심장이 다시 스스로 뛰기 시작했다는 것이다. 더 이상 CPR을 할 필요가 없다.
자 그럼 ROCS를 판단하는 기준은 무엇일까?
첫째. 맥박의 촉지
: 심장이 스스로 다시 뛰기 시작했다면 이제 pulse가 느껴지기 시작할 것이다.
둘째. Abrupt sustained increase in pETCO2(40mmHg 이상), ETCO2가 갑자기 치솟아 40 이상으로 유지될 때
: ETCO2는 위에 설명을 써놓았으니 이것이 왜 ROSC의 판단 기준인지 쉽게 이해 가능할 것이다.
셋째. Spontaneous arterial pressure waves : 자발적인 동맥 파형
: ABP를 모니터링 중이었다면 ABP의 자발적인 wave가 생긴다면 그것은 ROCS의 판단 기준이 된다.
이로써 ACLS 알고리즘의 shockable 리듬 vs non-shockable 리듬에 대한 분석이 끝났다.
오늘은 ETCO2를 CPR 상황에서 왜 모니터링하는 것이 좋은지와 ROSC의 판단기준도 함께 알아봤다.
다음엔 ACLS의 구성요소인 가슴압박, 인공호흡, 리듬분석과 제세동, 약물 투약에 대해 더 자세히 알아보도록 하겠다.
- 4편에 계속 -
"이 카테고리에 게재되는 글은 간호사로서 일하며 궁금했던 것, 알게 된 것을 저 나름대로 정리해본 것에 불과합니다. 추측성인 글들이 대부분이며 내용에 대한 신빙성 또한 보장할 수 없으니 참고 바랍니다. 잘못된 점이나 가르쳐주실 부분이 있다면 댓글로 남겨주시면 감사히 읽겠습니다."
* Reference
▶ The American Heart Association. (2020). 심폐소생술 및 응급 심혈관 지침 가이드라인
▶ 대한심폐소생협회. (2020). 2020 한국 심폐소생술 가이드라인
▶ 순천향대학교 응급의학교실 . (2017). 반드시 숙지해야 할 심폐소생술 A to Z
▶ Gu W, Li CS. Ventilation strategies during out-of-hospital cardiac arrest: a problem that should not be neglected. J Emerg Crit Care Med 2017;1:23.
▶ Susan Jeffrey, Hyperventilation during CPR may be deadly, Medscape, April 05, 2004
▶ The American heart Association in collaboration with the International Liaison Committee on Resuscitation. Guidelines 2000 for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Part 6: advanced cardiovascular life support : section 6: pharmacology II: agents to optimize cardiac output and blood pressure. Circulation. 2000;102(suppl):l1290l135.
▶ 천의마신(경북대학교 마취통증의학과 정훈 교수님). (2020. 10. 18). [심폐소생술] 전문심장소생술 - 리더 1인칭 시점 [CPR] ACLS[비디오파일]. 검색경로 https://www.youtube.com/watch?v=-98N9BlRrL8
▶ 두근두근 생명지킴이. (2021. 5. 25). 심폐소생술 심화교육과정
▶ 구급대원 업무범위 확대 특별교육과정 교육자료(Spivack DE, Kelly P, Gaughan JP, van Bemmelen PS. Mapping of Superficial Extremity Veins: Normal Diameters and Trends in a Vascular Patient-Population. Ultrasound in medicine & biology. 2012;38(2):190-194)
'💼임상 & 교육 > 간호 임상 공부' 카테고리의 다른 글
| ACLS) <5편> 전문 심폐 소생술, 중환자실 간호사의 입장에서 바라보기 (0) | 2021.12.17 |
|---|---|
| ACLS) <4편> 전문 심폐 소생술, 중환자실 간호사의 입장에서 바라보기 (0) | 2021.12.17 |
| ACLS) <2편> 전문 심폐 소생술, 중환자실 간호사의 입장에서 바라보기 (0) | 2021.12.17 |
| ACLS) <1편> 전문 심폐 소생술, 중환자실 간호사의 입장에서 바라보기 (0) | 2021.12.17 |
| ACLS) 프롤로그: 전문 심폐 소생술, 중환자실 간호사의 입장에서 바라보기 (0) | 2021.12.17 |




댓글